חוק ביטוח בריאות ממלכתי שחוקק בשנת 1994 קובע כי ביטוח הבריאות יושתת על עקרונות של צדק, שוויון ועזרה הדדית וקובע כי כל תושב זכאי לשירותי הבריאות הקבועים ב"סל שירותי הבריאות הממלכתי". בתוספת השנייה לחוק נקבע, בין היתר, כי כל תושב זכאי לפעולות ניתוחיות, והאחריות למימון אספקתן מוטלת על ארבע קופות החולים, אך אופן הפעלתן גורם להיווצרות "צוואר בקבוק" במערכת הבריאות הגורם להתארכות התורים.
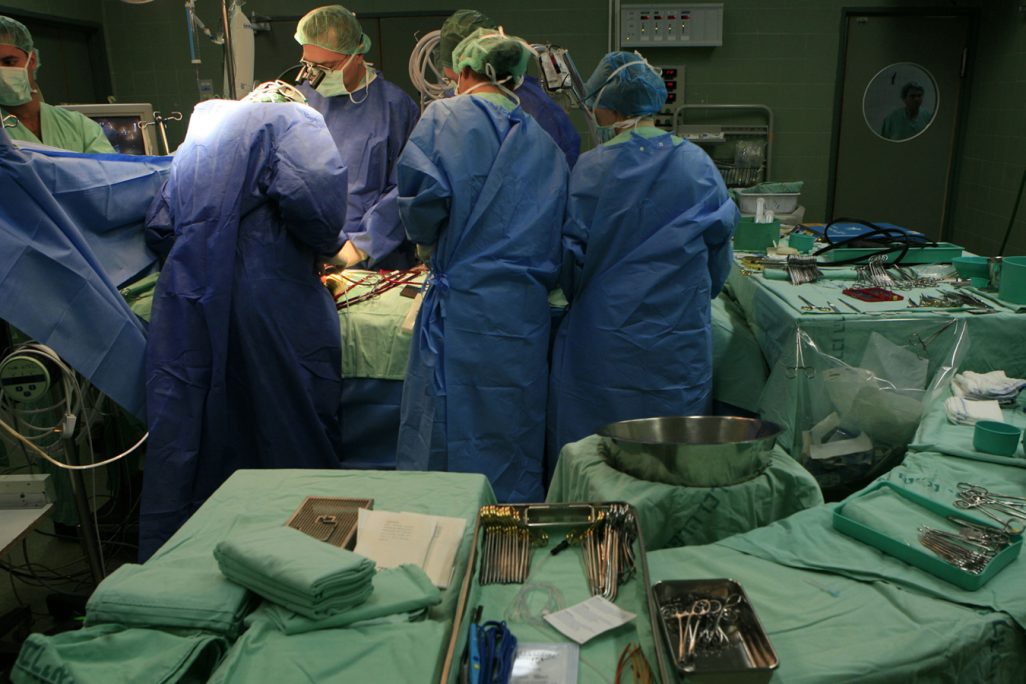
לניהול נכון של חדרי הניתוח ולניצול אופטימלי שלהם ישנה חשיבות רבה. ניהול לא יעיל יביא לעיכוב של ניתוחים, לדחייתם ואף לביטולם. התוצאה היא הארכת התורים לניתוחים, הוצאות מיותרות ובזבוז של משאבי המדינה – משאבים כלכליים, משאבי כוח אדם והתשתיות עצמן. מדובר גם בפגיעה במטופל ובקרוביו, הן בשל הסבל הפיזי שנגרם למטופל והפגיעה באיכות חייו, והן מאחר שהדבר מעורר בו ובמקורביו תחושת חרדה ואי-ודאות. נוסף על כך, וחשוב לא פחות, יש בכך גם כדי לפגוע באמון של הציבור במערכת הבריאות הציבורית, ולהביא לכך שהוא יעדיף את מערכת הבריאות הפרטית על פניה.
תורים ארוכים שמחמירים את מצב החולה ומעוררים חרדה
בחודשים פברואר-אוגוסט 2016 בדק משרד מבקר המדינה את הפעלת חדרי הניתוח בבתי החולים הכלליים. הבדיקה נעשתה במשרד הבריאות, בשירותי בריאות כללית, במרכז הרפואי וולפסון, במרכז הרפואי לגליל בנהריה ובמרכז הרפואי בילינסון שבבעלות הכללית.
הליקוי הראשון עליו הצביע המבקר הוא חוסר ב"תורה סדורה וכוללת" שתשתמש מסגרת על פיה ינהלו בתי החולים את חדרי הניתוח ולפיהם יקבעו נהלי עבודה. את תורת ההפעלה יש לקבוע על סמך תכנית אסטרטגית המשקפת את תפיסתו של משרד הבריאות ואת תפיסת ההפעלה של בתי החולים. כאמור, בהיעדר תורת הפעלה, בעניינים רבים כל בית חולים נוהג על פי ראות עיניו. אף שפעילות חדרי הניתוח דורשת בקרה ניהולית ופיקוח על מנת להשיג את התפוקה המרבית בהם, למשרד אין מידע מלא ואמין ובנושאים רבים הוא אינו מודד תפוקות, כך שהמשרד אינו ממלא כראוי את תפקידו כרגולטור – הגורם המאסדר והמפקח.
ליקוי נוסף הוא תורים ממושכים לניתוחים. המתנה ארוכה לניתוח עלולה להחמיר את הבעיה הבריאותית של המטופל ולפגוע באיכות חייו. פעמים רבות תור ארוך לניתוח הוא עילה לפנייה של מטופל למערכת הבריאות הפרטית. ניהול מושכל של תורי ההמתנה לניתוחים הוא משימה מורכבת, רבת שיקולים ורבת השפעה מהבחינה הכלכלית, שעמה מתמודדים ארגונים רבים שנדרשים לנהל תור כדי להקצות שירות ללקוחות. המשרד לא קבע תורה סדורה ונהלים שעל פיהם ינהלו בתי החולים את תהליך קביעת התור לניתוח. אין אחידות בנתונים ובאופן בו בתי החולים מדווחים על תחילת זמן ההמתנה לניתוח, למרות הנחיות המשרד והכללית בנושא.
משרד הבריאות החל באיסוף נתונים על אורכי התורים בשנת 2013, אולם באוגוסט 2016, מועד סיום הביקורת, הוא עדיין לא פרסם בפומבי נתונים אמינים לציבור. הדבר גורם לפגיעה בשקיפות המידע המוצג לציבור ועלול לגרום לפגיעה באמון הציבור במערכת הרפואית ולמנוע את מיצוי המנגנון שעשוי להביא לשיפור תהליכי עבודה. משרד הבריאות לא ביצע בדיקה שיטתית לעדכון מחירי ניתוחים שונים, הוא לא ניתח את תופעת התורים הארוכים לעומת העלויות ולא בחן אם המחירים הם חסם לביצוע הפעולות בבתי החולים הציבוריים.
משרד הבריאות הבריאות ומשרד האוצר ערים זה שנים לתופעת התורים הארוכים במערכת הציבורית, אך רק בסוף שנת 2015 סיכמן כי יתקצבו תכנית לקיצור תורים. בנובמבר 2016 עדיין לא גובש מתווה התכנית.
מסקנות הדו"ח ביחס לסוגיות אלו הן שעל משרדי הבריאות והאוצר לגבש לאלתר תכנית לאומית לקיצור תורי הניתוחים ולהפעילה בהקדם האפשרי. כמו כן, על משרד הבריאות לגבש תורת הפעלה סדורה וכוללת שתשמש מסגרת בסיסית שעל פיה ינהלו כלל בתי החולים את מערך חדרי הניתוח; מסגרת זו תמסד את תהליכי העבודה הראשיים, ובכלל זה את התהליכים המתבצעים לפני הניתוח ולאחריו, ותקבע כללים מחייבים, למשל בנוגע לזמני המתנה לניתוחים שונים, ופרקי זמן מקסימליים לביצוע פעולות שונות, ועל בסיסה יקבעו בתי החולים נוהלי עבודה פנימיים, מפורטים.

מחסור בכוח אדם
ליקוי נוסף עליו נכתב הדו"ח הוא במערך כוח האדם בחדרי ניתוח. להפעלת חדרי הניתוח נדרש צוות רפואי וצוות עזר תומך וסיעודי – רופא מנתח (כירורג), רופא מרדים, שתי אחיות וסניטרים. תקְנון כוח האדם הרפואי והסיעודי, שחושב לפני שנים רבות, מבוסס על מספר עמדות האשפוז ועמדות הניתוח ברישיון של בית החולים, אולם אף שבשנים האחרונות חלו בתחום זה שינויים רבים – בכלל זה בהיבט הטכנולוגי – לא נבחן הנושא מחדש. למקצועות שאינם רפואיים, אלא מתחום המינהל והמשק (כגון כוחות עזר וסניטרים) – לא נקבע תקן כלל.
באוגוסט 2016 הועסקו בבתי החולים כ-800 מרדימים מומחים, מתמחים בהרדמה ורופאים תחומיים. להערכת יו"ר איגוד המרדימים חסרים בבתי החולים כ-150 מתמחים וכ-150 מומחים, ולהערכתו עד שנת 2030 המחסור יסתכם ב-1,000 מרדימים. המחסור גורם לפגיעה בבטיחות ההרדמה, בבטיחות המנותח וכן יוצר "צוואר בקבוק" המשליך לרעה על זמני ההמתנה לניתוחים.
עוד לפי נתוני משרד הבריאות משנת 2014, מאז שנת 2010, על אף שחלה עלייה קלה בשיעור אחיות חדר ניתוח ביחס למספר עמדות ניתוח, עדיין קיימת מצוקת אחיות חדרי ניתוח. מחסור זה מהווה גורם מעכב בביצוע ניתוחים, ומגביל בפתיחת חדרי ניתוח ובשל כך גורם להתארכות ההמתנה לניתוחים.
בנוסף, בבתי חולים רבים ישנו מחסור בצוות שמסייע לחדרי הניתוח, דבר שגורם לעיכוב משמעותי בתחילת הניתוחים ובמהלך התקין של הניתוח.
על פי מסקנות הדו"ח, על משרדי הבריאות, האוצר ונציבות שירות המדינה בשיתוף האיגודים המקצועיים לבחון מחדש את תקינת כוח האדם הרפואי והסיעודי, בהתאם לנתוני כוח האדם בכל מקצוע, באופן שהפעילות בחדרי הניתוח תהיה יעילה ומתאימה לצרכים העכשוויים.

כשלים בהפעלת חדרי הניתוח
ליקוי נוסף אליו מתייחס המבקר הוא מיצוי בחסר וכשלים בהפעלת חדרי ניתוח. בבתי החולים שנבדקו נמצא שאין הקצאה יעילה ואופטימלית של חדרי הניתוח, שיבוץ ניתוחים וביצועם כמתוכנן, תוך התחשבות במקרים בלתי מתוכננים, ניתוחים דחופים, ביטולים ושינויים. המשרד לא קבע תקן לאירועים בלתי צפויים ולא דרש זאת מבתי החולים; הקצאת חדרי ניתוח למחלקות אינה מתבצעת באופן המיטבי; המחלקות עצמן ממלאות את ההקצאה שניתנה להן בחסר, וחלקן אף אינן מנצלות ביעילות את הזמן שהוקצה להן לניתוחים. בבתי החולים שנבדקו אין מערכת ממוחשבת התומכת בכל שלב בתהליך; וולפסון ונהריה אף אינם מבצעים מדידה וניטור מלא של ניצול חדרי הניתוח.
בבילינסון, בוולפסון ובנהריה נמצאו תהליכי עבודה בלתי תקינים. אף שבבתי החולים האמורים יום הניתוחים אמור להתחיל ב-7:30, בפועל הוא מתחיל באיחור של יותר מ-40 דקות, וזאת כדבר שבשגרה. זמן המעבר בין הניתוחים, בכמעט מחצית מהניתוחים במהלך היום, עמד על כ-40 דקות ויותר, פי שניים מהזמן הנדרש על פי הנחיות המשרד והכללית. בוולפסון זמן המעבר בין ניתוחים במחלקה מסוימת בשעות הבוקר הוא 17 דקות בממוצע, ואילו בשעות אחר הצהריים, שבהן צוות חדר הניתוח משתכר לפי פעולות, זמן המעבר הוא פחות מחמש דקות בממוצע. אף שיום הניתוחים אמור להסתיים ב-15:00, בכמעט מחצית מהניתוחים האחרונים המתבצעים במשמרת הבוקר בבילינסון ובמרביתם בוולפסון סיימו צוותי הניתוח עוד לפני השעה 14:00.
בתי החולים הממשלתיים ושל הכללית מפעילים מעט חדרי ניתוח לאחר השעה 15:00, במשך חמישה ימים בשבוע ולפיכך חדרי הניתוח פועלים באופן מלא רק בשליש משעות היממה. עקב כך בתי החולים אינם מנצלים ביעילות תשתיות טכנולוגיות יקרות – חדרי ניתוח וציוד רפואי. הדבר גם גורם להארכת תורים לניתוחים. כמות הפעולות המבוצעות תלויה במידה רבה בתקציבים של תאגידי בתי החולים או בסכום שמקצה הכללית לפרויקט קיצור תורים. למשרד ולכללית מידע חלקי בדבר ניצול חדרי הניתוח בשעות אחר הצהריים.
ההמלצה שניתנה בדו"ח בדבר סוגיות אלו היא שעל המשרד ובתי החולים למסד תהליך שיטתי ומובנה באמצעות מערכת ממוחשבת ייעודית שתלווה את שרשרת ההפעלה של חדרי הניתוח, לרבות ניהול התורים לניתוחים. כמו כן, על הנהלות בתי החולים הממשלתיים ושל הכללית לבצע עבודה מטה ובמסגרתה לנתח את הסיבות לבזבוז של תשתיות חדרי הניתוח ואת החסמים לניצולם היעיל בדגש על ניצולת של חדרי הניתוח.
עוד עסק הדו"ח בסוגיית ביטול או דחייה של ניתוחים, הפוגעים בחולה ובמשפחתו, מאריכים ימי אשפוז, מאפשרים שינויים לא ראויים בסדרי העדיפויות הרפואיים לניתוחים ועלולים להביא במקרים מסוימים להחמרה במצבם הרפואי של המטופלים; בוולפסון ובנהריה לא מתעדים דחיות ניתוחים וביטולם, לא ממפים את הנתונים על היקפם, ולא מנתחים את הסיבות לכך בשום שלב.
במסקנות הדו"ח בנושא זה נכתב כי על המשרד לבנות מנגנון שיאפשר לעדכן במערכת הממוחשבת את הסיבות וההנמקות לביטול ניתוחים. כמו כן, על המשרד והכללית להגדיר בהקדם מדד ייעודי לנושא דחייתם וביטולם של ניתוחים, לצמצם את היקף התופעה ולהציע דרכים להתמודד עמה.

לסיכום, הדגיש המבקר כי משרד הבריאות אינו ממלא כראוי את תפקידו כרגולטור וכגוף מנחה של מערכת הבריאות וכי הליקויים שנמצאו גורמים ל"פגיעה ניכרת בשירות לציבור המטופלים", באמון הציבור במערכת הבריאות הציבורית, ואף עלולים לגרום למעבר של מטופלים למערכת הבריאות הפרטית.
תגובת משרד הבריאות
בעקבות דו"ח מבקר המדינה מוקמת על ידי משרד הבריאות ועדה רב תחומית שכוללת נציגי הרגולטור, נציגי הגופים המרכזיים במשק האשפוז ונציגי האיגודים המקצועיים והמועצות הלאומיות.
מטרתה בניית דו"ח שיבצע מיפוי עומק של ניהול תהליכים ותפעול חדרי ניתוח ובכלל זאת מתן התייחסות לזימון תורים, נהלים וסטנדרטים, בטיחות המטופל, בינוי ותשתיות, תקינה וכוח אדם והתייחסות לתמחור פרוצדורות במערכת, וזאת בין היתר תוך בחינת ממצאי הוועדות שדנו בנושא בעבר וניתוח המודלים הקיימים בארץ ובעולם.
לגבי סוגיית זמני המתנה לניתוחים: החל מינואר 2015 קיימת דרישה לדוח המדד למינהל איכות שירות ובטיחות הטיפול במשרד. מתבצעת עבודה של המנהל לאיכות שירות ובטיחות במשרד מול בתי החולים. במקביל משרד הבריאות עורך מחקר על דחיית ניתוחים באשפוז, תחת האגף לשירות. המחקר עדיין מתנהל.
יש לציין שפונקציית הייצור של מערך חדרי הניתוח משתנה מאוד בין בתי החולים, והבקרה על מערך זה חייבת להיעשות מתוך הכרות מעמיקה עם אופי ותמהיל הפעילות של בית החולים.
האגף לפיקוח על מערך האשפוז שהקים המשרד כחלק מהבנות הסכם בריאות-אוצר, יהווה זרוע רגולטורית שתאפשר בקרה שוטפת של ביצוע הכללים וההנחיות שיגזרו ממסקנות הוועדה.
כמו כן הטמעת מערכת ממוחשבת שתגבה ותלווה את תורת ההפעלה, היא צעד הכרחי, תוך הבנה כי הטמעה של דיווח אחיד לפעילות מסוג זה היא תהליך מורכב הצורך משאבי זמן וכוח אדם מצד גורמים שונים במשרד ובבתי החולים.
כפי שמציין המבקר נכונה, לא קיימת למשרד תכנית אב סדורה המתייחסת לכמות חדרי ניתוח נדרשים לנפש, יחד עם זאת, יש לציין כי לא קיימת מוסכמה רפואית הקובעת ומגדירה תקן נדרש של חדרי ניתוח לנפש. גם נושא זה יונח על שולחן הוועדה.
משרד הבריאות יבחן במסגרת הוועדה הרב מקצועית גם את נושא ניצולת ותפוקות חדרי הניתוח כחלק מהמהלך הכולל של טיוב הפעלת משאב זה. בעקבות כך יקבעו סטנדרטים זהים לכלל המערכת.