במהלך הקמפיין שניהל באחרונה איגוד הפנימאים, כמה מנהלי מחלקות פנימיות תיעדו ברשימות את שגרת יומם הקשה, הבלתי אפשרית לעתים. האיגוד אסף את הרשימות הללו וכעת אנחנו מפרסמים אותם לראשונה. שמותיהם של המנהלים ומקום עבודתם שמורים במערכת בשל רגישות הנושא. בהמשך נפרסם מונולוגים נוספים.
בסוף פברואר האחרון התכנסה לראשונה הוועדה לשיפור הטיפול במערך האשפוז הפנימי. מדובר בהישג יפה לאיגוד הרופאים הפנימאים שניהל באחרונה קמפיין אפקטיבי ולא שגרתי. במקום להשתמש בטכניקות מעט מיושנות כגון השבתות והפגנות, הוא פנה לאפיקים אחרים – פרסום תמונות ונתונים עדכניים מהנעשה במחלוקות במטרה לחשוף בפני הציבור את גודל המשבר.
מסע מטלטל אל המחלקות הפנימיות: החצר האחורית של מערכת הבריאות
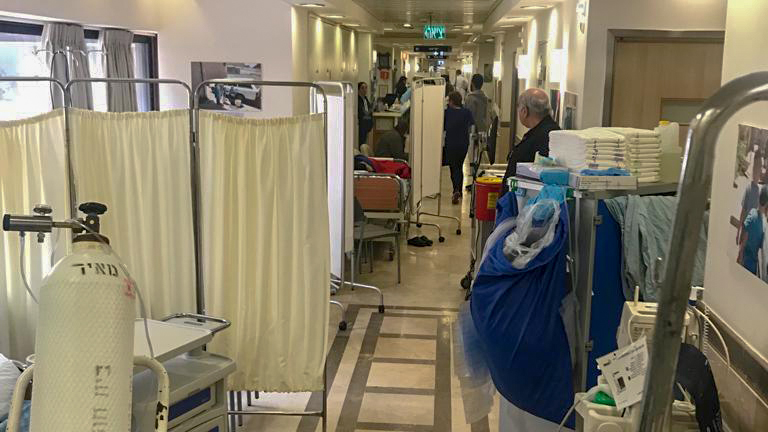
ועדיין, למרות ההישג, המצב במחלקות הללו לא ממש השתנה, ייקח הרבה מאוד זמן, אם בכלל, עד שזה יקרה. הפנימיות הפכו לכלי מאסף של מערך האשפוז בבתי החולים הציבוריים; למעין חצר אחורית – מוזנחות ברובן, עמוסות, קצרות בכוח אדם מקצועי. בקיצור, התגלמות הקלישאה השחוקה של "הזקנה במסדרון"; או במחסן התרופות, כפי שתמונות מזעזעות שפרסם איגוד הפנימאים העידו.
פתאום שאלתי את עצמי, מה הועיל הטיפול עד כה?
07:00 במחלקה. אומרים "בוקר טוב" ויחד עם האחות האחראית אנחנו "פותחים ציר" ומזהים "מוקדי תסיסה"; קביעת סדר קדימות לבדיקות ופעולות: צנתור, אקו לב, סיטי וכו'. 07:15 במשרד. מעבר על תשובות פתולוגיה, תיקון, סיכומי אשפוז, מיילים ועדכונים כגון מדדי ביצוע וכמה ירדנו בתצפיות נטילת הידיים. מתסכל.
07:40. פגישה עם סטז'ר חדש שמתחיל במחלקה. הוא למד בחו"ל, אין לו מושג איך הרפואה הקלינית נראית בארץ וישנו פער גדול לגישור שיש להשלים בחודש הקרוב. 08:00 במחלקה. בקרה על הצוות שנוטל דם. פ', בת 50, סובלת ממחלה דלקתית כרונית קשה. מגיל צעיר היא פוקדת בתי חולים, נתקלת ברופאים, אחיות, זריקות, תרופות; חוויית חיים קשה. היא לא מסכימה שכל רופא ייקח לה דם. אני לוקח.
08:15. ישיבת בוקר, נוכחים הרופאים והאחות האחראית. הרופא התורן מציג את המטופלים החדשים ואת הבעיות בתורנות. 08:20 – טלפון מהמזכירה: "יש היום רק אקו לב אחד, את מי להעלות?" המאושר נבחר. 08:40 – רופאים נפרולוגים נכנסים לחדר הישיבות, מתעניינים בחולים שבטיפולם. 08:50, ממשיכים בדיון על חולה מורכב. אני מנסה להדגיש ולהאיר לקחים חשובים עבור המתמחים הצעירים. חשוב לשתף את כל הנוכחים, היום הידע הרפואי המעודכן אינו נחלתם הבלעדית של הרופאים הבכירים. החשיבה המשותפת של כלל הרופאים מוסיפה ומקדמת אותנו באבחון ובטיפול.
המטופל הטיפוסי במחלקה הפנימית הוא חולה מורכב: בדרך כלל מבוגר, בן 75+, עם מחלות רקע כמו סכרת, אי ספיקת לב, מחלת ריאות כרונית, שהטיפול בבעיה העיקרית עלול להחמיר את מצב המטופל במערכת אחרת. מינון גבוה של משתנים עלול להחמיר את תפקוד הכליות, מינון מותאם של האנטיביוטיקה עלול לגרום להפרעה בתפקוד הכבד.
י', בן 90, צלול ונזקק לעזרה בניידות, מטופל בדיאליזה 3 פעמים בשבוע, לאחר אוטם בשריר הלב וצנתורים, יתר-לחץ דם, דלדול שרירים וירידה במשקל. הוא אושפז לפני חודשיים בבית חולים אחר שם עבר החלפת מסתם הלב בצנתור. לאחר הפעולה, עבר החייאה, הוכנס לו קוצב לב קבוע והוא סובל מבעיית אספקת דם לרגל ימין שבגינה עבר שם קטיעה של כל אצבעות הרגל. הפצע הניתוחי בגדם לא נסגר היטב וחלקו נמקי. בדרך לביתו, באמבולנס, התלונן על קוצר נשימה והובהל לחדר מיון שלנו. משם אושפז. כירורג כלי דם ייעץ להימנע מהתערבות ניתוחית בשלב הזה. החולה סובל מכאב ברגליים ומחום.
במהלך הטיפול עולות דילמות: האם לתת לו טיפול אנטיביוטי? לכמה זמן? האם נדרשת קטיעה נוספת? אני שואל את עצמי ואת חברי מה הועיל הטיפול עד עכשיו? הכוונות היו מצוינות, אבל האם איכות חייו של י' השתפרה? האם יעמוד ליבו בהרדמה? האם טיפול מונע כאב בלבד? מה י' היה רוצה? האם הוא כשיר לקבל החלטה? האם דיבר עם משפחתו לגבי רצונותיו? מה עמדת המשפחה?
בעודנו דנים, התפתח כאב חד ברגל שמאל, האצבעות הכחילו. אספקת הדם לרגליים כושלת. על מנת להציל את חייו נדרשת קטיעה של שתי רגליים. האם לשרוד ללא רגליים זו איכות חיים? ואז מקבלים הערכה של הפיזיותרפיסטית והמרפאה בעיסוק לגבי סיכויי ההשתקמות; הערכת התזונאית למתן הזנה לצרכים למרות התיאבון הירוד. העובדת הסוציאלית צריכה להעריך את מקורות התמיכה של המטופל. וזה בקיצור – מורכבות אנושית ודילמות רפואיות.

כדי לטפל במצבים מורכבים נדרשים: א. הערכת מצב יסודית וקפדנית, שבה אוספים את כל חלקי הפאזל הגלויים והסמויים מעין: הסיפור הקליני מהמטופל וממשפחתו, ממצאי הבדיקה הגופנית ונתוני הבדיקות וההדמיה; ב. עיבוד הנתונים – קביעת האבחנה העיקרית לטיפול ותוכנית ברור לפי סדר עדיפויות.
בחולה הפנימי התהליך יכול לחזור על עצמו. נתונים משתנים ולעיתים מהר ובהפתעה. נדרשת ערנות גבוהה של הצוות הרפואי והסעודי לזהות שינוי בנתונים, תקשורת קרובה וקשובה למטופל ולמשפחתו כדי שההחלטות המתקבלות תהיינה המתאימות ביותר עבורו.
09:30. הפקדתי מטופלים בידיהם של רופאים; הגדרתי משימות לביצוע "על הבוקר" כגון הזמנות ייעוצים ובדיקות ולאחר מכן אני יוצא לביקור מטופלים. הביקור מסתיים סביב 13:00. במהלך הזמן הזה, אני בודק מטופלים, עונה למתמחים על שאלות ולבטים המתעוררים במהלך הביקור שלהם, משיב למצוקת ההנהלה שמעדכנת כי המלר"ד (מיון) באי ספיקה.
ב-12:45 מגיעה בקשת יעוץ מהמחלקה הכירורגית. הולך לבדוק חולה שם. הפסקת צהריים. מכתבי סיכום רפואי לקראת שחרור מטופלים שסיימו אשפוז. העברת המחלקה לתורן. סביב השעה 16:00 מסתיים יום העבודה הרשמי ומתחילה התורנות והשלמת משימות חדשות: ראיונות אישיים, הוראת סטודנטים, מחקר, לימוד וטיפול בתלונות.
"זה מה שהמדינה מעניקה לאזרחיה, ברגע שתתפנה מיטה תיכנס לחדר"
שבע ועשרים בבוקר. אני עולה 5 קומות ברגל כי לצעדה של ממש כנראה לא אצליח לצאת בסוף היום. בכניסה למחלקה אני מעיפה מבט על הפרוזדורים. 4 חולים שוכבים בפרוזדורים ושתי מיטות ניצבות ברחבה, "שמירות פסיכיאטריות" קוראים לזה. אשת צוות מכוח העזר האמונה על ההסעדה שומרת עליהם. "כמה פיות את מאכילה היום?", אני שואלת, "44", היא עונה בעודה מנסה להרגיע אחד מהחולים הפסיכוטיים שנמצא בהשגחתה.
בחדרים המוגברים שמול התחנה שוכבים שלושה חולים מונשמים, אחת מהם מונשמת מעל חודשיים, במצב ווגטטיבי לאחר החייאה, מחוברת למכונת דיאליזה. במיטה הרביעית מאושפז חולה עם אוטם שריר הלב. על אחות מתוקננת ל-4 חולים כאלה אין מה לדבר; תקינה לחולים מונשמים יש רק בטיפול נמרץ, לא כאן.
הרופאה התורנית צצה מאחד החדרים בקצה המחלקה עם בקבוק של נוזל שזה עתה נוקז מחלל הריאה של חולה סרטן. לשאלתי מה שלומה היא עונה, "היה קשוח, 15 קבלות חדשות ואת הטיפול בחולה לא יכולתי לדחות, הוא מאד סבל". על הדרך, עם התיק על הגב, היא מבקשת להתייעץ איתי לפני ישיבת הבוקר על חולה שהתקבל בחצות. טוב שהספקנו לראות אותו יחד. הוא זקוק לצנתור בהקדם. בשמונה בדיוק מתחילה ישיבת הבוקר. הישיבה מתנהלת באנגלית לטובת הסטודנטים האמריקאים העושים סבב קליני בן 3 חודשים במחלקה. מתפתח דיון סוער סביב אחד החולים מהלילה. הוויכוח חשוב בעיני גם אם הישיבה מתארכת בגללו.
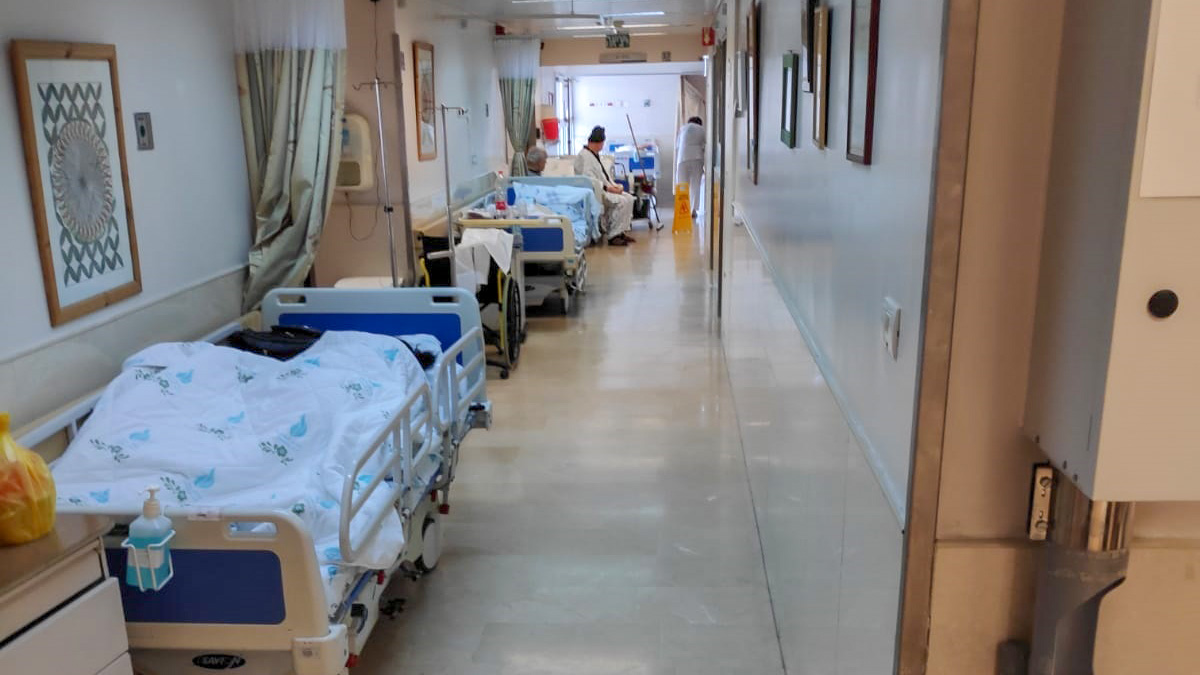
רבע לתשע ומתחילים ביקור בוקר. 110% תפוסה במחלקה עם רופא בכיר אחד, 3 מתמחים, סטז'ר ואנוכי – זהו כוח האדם להיום. מתחלקים לקבוצות, הסטודנטים איתי. הביקור מתקדם לאט. 80% מהחולים מעל גיל 80. צברו תחלואה כרונית מורכבת. צריך לרדת לפרטים, להתעמק ברקע הרפואי, יש לכך משמעות קריטית לגבי ההחלטות הטיפוליות במצב החריף. זה לוקח זמן. לעשות זאת בפרוזדור רועש ויותר מכך, לערוך בדיקה גופנית בתנאי פרוזדור – זה כל כך מייאש ואני מקפידה להתנצל בפני החולה והמשפחה על התנאים.
"זה מה שהמדינה מעניקה לאזרחיה, ברגע שתתפנה מיטה תיכנס לחדר", אני מבטיחה. הדיאלוג עם בן המשפחה הנוכח ליד החולה בעת הביקור יכול להיות מלא קונפליקטים וזה לא נעים. יש איזו ציפייה שהכל יקרה מעכשיו לעכשיו כשהשאלה הכי נפוצה היא "מתי". אבל התשובה לרוב אינה מספקת ומולידה לרוב מרמור ואי שקט.
הרעש והצפיפות בלתי נסבלים. הביקור מלווה במחשבות השווא של החולה הפסיכוטי הצועק אותן לחלל המחלקה תוך שהוא שועט בפרוזדור העמוס ממילא בעגלות מחשב, כביסה ואוכל. אין כמעט מבקר או חולה שאינו מדבר בטלפון למרות השלטים המבקשים לשמור על שקט.
ברבע לאחת סיימתי את השליש שלי. זה היה מתיש. אני שולחת את הסטודנטים להפסקת צהריים. מכסת השחרורים יפה. נצליח לפנות מקום לחולים שכבר עולים מהמיון. אני באיחור קל לפגישה עם הממונה על הרכש, נראה אם משהו מהבקשות שהגשתי לקראת השנה החדשה יאושר. בינתיים אני חייבת לעזור למתמחה עם סיכומי מחלה לפני ישיבה פתולוגית שזימנתי לעיון בביופסיות כבד של חולים מהמרפאה שלי.
בשובי למחלקה ממתינה לי משפחתה של החולה הווגטטיבית. כאב לב נורא – התמוטטה ברחוב לפני חודשיים, עברה החייאה אבל המוח לא התאושש. למרות כל האמפטיה והמאמצים שהשקענו, יש בעיקר טענות. פער בלתי ניתן לגישור בין הציפיות והמציאות. השעה כבר שתיים וחצי בצהריים, הסטודנטים השלימו את המשימות שלהם וצריך לעבור איתם על מה שהכינו. נזכרת שבקושי שתיתי היום. כוס מרק צח משיבה את נפשי. החובות הניהוליים יידחו לשעה מאוחרת יותר.
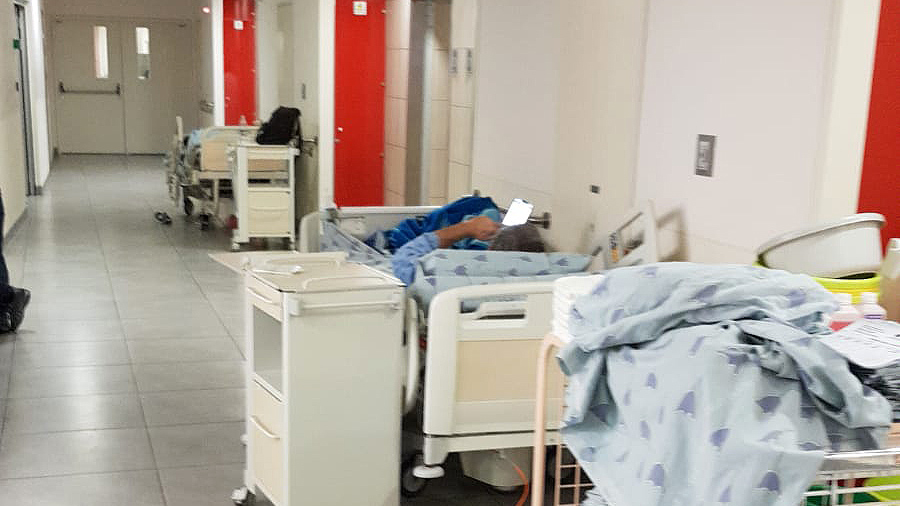
בשעה שלוש טלפון מההנהלה: "מחכים לך לישיבה, את יורדת?". האמת? שכחתי מזה לגמרי. טסה למטה. כשמסתיים הדיון על המחסור בתורנים אני שוב עולה 5 קומות ברגל, יום טוב מבחינה קלורית.
בארבע קבעתי עם אחד המתמחים לשבת על רעיון למחקר. הבן שלו חולה והוא מתנצל שחייב לצאת ואני מתפנה לייעוץ שלא הספקתי לעשות במחלקה כירורגית. כשחוזרת אני מקבלת את המחלקה עם הרופא התורן לקראת כוננות הערב.
חמש וחצי אחר הצהריים ואני בדרך לרכב. עוברת על הודעות וטלפונים שלא נענו במשך היום, אתקשר חזרה מהדרך. פתאום עוברת לי בראש מחשבה מבריקה על סוגיה שעוררה ויכוח לוהט בבוקר, איך לא חשבתי על זה קודם? חיוך.
יום לא קל, אני חושבת לעצמי. הרפואה הפנימית סובלת מחסך מתמשך וזקוקה למילוי ולהשלמת פערים. לא רק שאין זה חדש, זה ידוע היטב למקבלי ההחלטות. הם יודעים ועוצמים עין. סומכים על האלסטיות שלנו, על העמדה האתית המוצקה, על האחריות האישית והמחויבות החינוכית. קריסה זו מילה קשה. אני עוד לא שם, אבל הגיעה העת לחשיבה חומלת וסולידרית על החולים שלנו, שהם כל אחד ואחת מאתנו ביום מן הימים.
ואז החולה קמה, נשקה לרופא, והודיעה שאינה מעוניינת בטיפול
הטענה הרווחת היא שחיים רק פעם אחת. אם כן, מהי קריירה ראויה לחיים החד-פעמיים האלה?
לפני כ-4 שנים, בבוקר של שמש חורפית, קצת לפני גיל 50, יצאתי מדיון בוועדת מכרזים שהעניקה לי מינוי לניהול מחלקה פנימית. התפקיד בהחלט מכובד, אולם איפשהו בחלק האחורי של הראש ניקר הפתגם המפורסם "היזהר ממה שאתה מבקש, כי אתה עלול לקבל את מבוקשך". אז למה לי להיות מנהל מחלקה פנימית?
אבל לפני שאשיב, הנה לכם עובדה מפתיעה: מנהלי מחלקות פנימיות במדינת ישראל לא מתפטרים מתפקידם. מסקנתי היא שיש משהו במשרה הבלתי אפשרית הזאת שמחפה על חסרונותיה הכבירים. בוודאי לא מדובר בנוחות, כבוד או מעמד, שניתן למצוא בשפע רב יותר במשרות אחרות. אז מה יכול להיות אתגר כזה גדול ששואב רופא למשרה כל כך מסובכת? מדובר במחלקה עמוסה, עם משאבים מאוד מוגבלים ואוכלוסיית חולים קשישה ושברירית.
אינני יכול לענות בצורה מקיפה על השאלה, אבל אני מוצא שהיכולת לעטות את עורו של אדם חולה ולהבין אותו מבפנים, היא הסוד הגדול של המקצוע שלנו. המגבלה שלנו להבין את המטופלים היא קשה במיוחד בהתקרבם אל מותם, שאז ידה של הרפואה המודרנית קצרה מלתת תשובות ברורות.

אתן לכם דוגמה מחיי כמנהל מחלקה. לפני מספר שנים שכבה במחלקה אשה קשישה, סביב גיל 90, עם מחלה סרטנית, כשהסיבה לאשפוזה הייתה הדרדרות בתפקוד הכליות. המצב היה חמור כל כך שהברירה הייתה בין התחלת דיאליזה לבין מוות ודאי תוך זמן קצר. האונקולוג שליווה אותה שנים רבות דחק בנו להתחיל דיאליזה, משום שהעריך שהטיפול יאפשר לה להתגבר על המשבר החריף. לכן הזמנו את הנפרולוגים, מומחי הכליות, על מנת שיחדירו לתוך כלי הדם של החולה צינורות שיאפשרו התחלת דיאליזה.
אלא מה? היועצת הנפרולוגית סירבה בכל תוקף, מתוך הערכה שהטיפול מסוכן מדי ויגרום סבל רב לחולה. כלומר, החולה מתקרבת במהירות למותה, ושני היועצים חלוקים זה על זה בצורה קיצונית בהמלצותיהם. מובן שהבעיה התגלגלה לפתחו של מנהל המחלקה (אני) שצריך להכריע בשאלה של חיים ומוות. מה אתם הייתם מחליטים?
החלטתי להזמין את האונקולוג ואת הרופאה הנפרולוגית לדיון משותף על מנת לקבל תוכנית מוסכמת שנוכל להציע למטופלת. אחרי חצי שעה של דיון סוער, הבחנתי שלא התקדמנו אפילו במעט. זה אומר דיאליזה, וזאת מסרבת בכל תוקף. האמת היא שלשניהם היו נימוקים משכנעים שמבוססים על מיטב המחקרים המדעיים ואני אישית השתכנעתי במידה שווה משניהם. באותה נקודה הפסקתי את הדיון והזמנתי את החולה ואת בתה פנימה לחדר. הסברתי לה שאין לנו המלצה מוסכמת, אלא שתי חלופות: להתחיל דיאליזה על הסיכון והסבל הכרוכים בכך או לא להתחיל, דבר שיגרור מוות בלתי נמנע.
באותו רגע קרה דבר מופלא, שהבהיר לי את הערך של תפקידי. החולה קמה מהכיסא, ניגשה לאונקולוג ונתנה לו נשיקה. היא הודתה לו על הטיפול המסור לאורך כל השנים והוסיפה: "בשום אופן לא אתחיל דיאליזה". באותו רגע כל הנוכחים השתתקו, כי היה לפתע ברור שכל חתיכות הפאזל הסתדרו. פתאום התקבלה תמונה ברורה ונכונה, כיצד האשה הקשישה הזאת תסיים את חייה: על פי העדפתה. השכר שאני קיבלתי הוא ההכרה שאפשרתי לאשה הקשישה להיפרד מהחיים, ממשפחתה ומרופאיה בהשלמה ובשלווה.
אילו רק ניתן היה לטפל בכל חולה עם רופאים נבונים כמו האונקולוג והנפרולוגית האלה, וליצוק פנימה את העדפות החולה בצמתים הקריטיים… המטרה הזאת לבדה נותנת תחושת משמעות לקימה בבוקר אל מחלקה גועשת ותובענית, שאין בה טכנולוגיה עתידנית, ניתוחים מסובכים והיא אפילו איננה מניבה הכנסות למערכת הבריאות.
לכן אחזור לשאלה שהתחלתי בה. למה לי להיות מנהל מחלקה פנימית, ובכלל מי צריך את כאב הראש הזה? העובדה היא, שבסתר או בגלוי, רובנו ככולנו לא מוכנים לוותר על הבחירה שלנו ולא מוכנים להפסיק להילחם למען האדם החולה.








